نظام ملی سلامت در ایران (۱)/دکتر فروغ فریدونی
 پزشکی امروز دیگر تنها هنر و علم تشخیص و درمان بیماری نیست، بلکه علم پیشگیری از بیماری و ارتقای سطح بهداشت است. پزشکان دیگر نمیتوانند خود را در نقش سنتی خود بهعنوان فردی که بیماری را تشخیص داده، داروها و شربتها را در نسخه مینویسد و غدهها را جراحی میکند، محدود کنند. پزشکان نقشهای جدیدی کسب کردهاند و بهعنوان آموزشگر، علتیاب، پیشگیر، مشاور و مرجع تغییرات اجتماعی عمل میکنند.۱
پزشکی امروز دیگر تنها هنر و علم تشخیص و درمان بیماری نیست، بلکه علم پیشگیری از بیماری و ارتقای سطح بهداشت است. پزشکان دیگر نمیتوانند خود را در نقش سنتی خود بهعنوان فردی که بیماری را تشخیص داده، داروها و شربتها را در نسخه مینویسد و غدهها را جراحی میکند، محدود کنند. پزشکان نقشهای جدیدی کسب کردهاند و بهعنوان آموزشگر، علتیاب، پیشگیر، مشاور و مرجع تغییرات اجتماعی عمل میکنند.۱
بهعنوان پزشکی که سالها در سطح اولیهی ارایهی خدمات بهداشتی- درمانی خدمت کردهام، با توجه به انفکاکی که بین نظام بهداشتی ملی و پزشکانی که در بخشهای خصوصی تنها به فعالیت در زمینهی درمان بیماران میپردازند مشاهده میشود، بر آن شدم خلاصهای از نظام ملی سلامت کشورمان و فعالیتهای جاری آن را ارایه کنم.
لازم بهذکر است که مطالب ارایه شده براساس آخرین دستورالعملهای وزارت بهداشت، درمان و آموزش پزشکی کشور به رشتهی تحریر درآمده است که در ایران نیز همگام با اصول اولیهی بهداشت براساس موازین سازمان جهانی بهداشت (World Health Organization: WHO) بوده، طی سالها ارتقا یافته و برای اجرا ایرانیزه شده است.
البته ارتقای بسیاری از شاخصهای بهداشتی در کشورمان از جمله کنترل نرخ رشد جمعیت، کاهش مرگ نوزادان، کاهش مرگومیر کودکان زیر ۱ سال و کاهش مرگ مادران باردار مخصوصاً با گسترش مراقبتهای بهداشتی در اقصینقاط کشور حتی در دورترین روستاها و دسترسی آسان مردم به خدمات بهداشتی، پوشش وسیع ایمنسازی علیه بیماریهای عفونی خاص مانند دیفتری، کزاز، سیاه سرفه، سرخک، فلج اطفال و… و نقش انکارناپذیر متولیان بهداشتی اعم از بهورزان، تکنیسینها، کاردانان، کارشناسان و پزشکان و وجود برنامههای موثر بهداشتی، نشانهی اجرای موفق برنامههای بهداشتی بوده است. هرچند لزوم مشارکت همهی بخشهای مرتبط و جنبههای مختلف توسعهی ملی و اجتماعی خصوصاً کشاورزی، دامپروری، غذا، صنایع، آموزش و ارتباطات در تامین سلامت مردم و استمرار ارتقای سطح بهداشت قابل توجه است.
تعریف WHO از سلامتی
«سلامتی عبارت است از وضعیت رفاه کامل جسمی، روانی و اجتماعی و نهتنها نبود بیماری و معلولیت.»
در سالهای اخیر این تعریف گسترش یافته است تا توانایی داشتن «زندگی پویای اجتماعی و اقتصادی» را نیز در خود جای دهد. در مقدمهی اساسنامهی سازمان جهانی بهداشت تاکید شده است که حق بنیادین هر انسان است که از «بالاترین سطح استاندارد سلامتی» برخوردار باشد. این بدان معناست که دولتها مسوول تامین سلامت همهی مردم هستند. امروزه مردم انتظار کیفیت زندگی بالاتری دارند، بههمین دلیل دولتها در سرتاسر جهان تلاش میکنند تا کیفیت زندگی مردم را با کاهش بیماری و مرگومیر، فراهم کردن مراقبتهای بهداشتی اولیه و افزایش رفاه جسمی، روانی و اجتماعی ارتقا بخشند. از آنجا که بهداشت تحت تاثیر عواملی چون غذای کافی، مسکن مناسب، سبک زندگی، حفاظت علیه خطرات محیطی و بیماریهای واگیر است و پزشکی تنها دانش موثر در بهداشت و رفاه جامعه نیست و نیروی بالقوهی همکاریهای بین بخشی برای سلامت جامعه روزبهروز بیشتر نمایان میشود، پیشگامان بهداشت از محدودهی تنگ مراقبتهای پزشکی پا فراتر گذاشتهاند. از اینرو عموماً برای مراقبتهای بهداشتی سه سطح درنظر گرفته میشود:
الف. سطح اول مراقبتهای بهداشتی:
بهدنبال کنفرانس بینالمللی آلماآتا در شوروی سابق در سال ۱۹۷۸، رویکرد جدیدی در زمینهی مراقبتهای بهداشتی بهوجود آمد. این رویکرد «مراقبت بهداشتی اولیه» (Primary Health Care: PHC) نام گرفت که بهمعنای مراقبتهای بهداشتی ضروری است که در دسترس همهی افراد جهان قرار گرفته و در همهی کشورها بهعنوان کلید رسیدن به «بهداشت برای همه» شناخته شده است. در این سطح است که مراقبتهای بهداشتی در متن نیازها و محدودیتهای منطقه بیشترین تاثیر را خواهد داشت.
اجزای مراقبتهای اولیه عبارتاند از:
۱٫ آموزش در رابطه با مشکلات بهداشتی شایع و روشهای پیشگیری و کنترل آنها
۲٫ بهبود عرضهی غذا و تغذیهی مناسب
۳٫ تامین آب آشامیدنی سالم و بهداشتی
۴٫ مراقبتهای بهداشتی مادر و کودک
۵٫ واکسیناسیون علیه بیماریهای عفونی
۶٫ پیشگیری و درمان بیماریهای بومی و منطقهای
۷٫ درمان مناسب بیماریها و صدمات شایع
۸٫ تامین داروهای ضروری.
ب. سطح دوم مراقبتهای بهداشتی:
در این سطح با مشکلات پیچیدهتری برخورد میشود.
پ. سطح سوم مراقبتهای بهداشتی:
کمی تخصصیتر از سطح دوم مراقبتهای بهداشتی است و نیاز به تسهیلات خاص و کارکنان تخصصی دارد. این نوع مراقبتها از طرف موسسات منطقهای یا مرکزی مانند بیمارستانهای دانشگاهی، بیمارستانهای منطقهای و بیمارستانهای تخصصی ارایه میشود.
ساختار عرضهی خدمات بهداشتی ایران
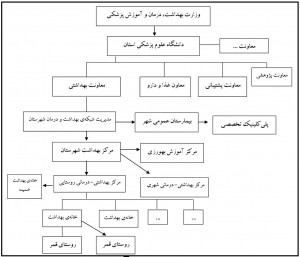
نظام عرضهی خدمات بهداشتی در ایران در سه سطح کشور، استان و شهرستان مطابق نمودار یک طراحی شده است:
الف. واحدهای عرضهی خدمات در روستا:
خانهی بهداشت:واحدی است مستقر در روستا و غالباً چند روستای دیگر (روستای قمر) را نیز پوشش میدهد.
بهورزان زن و مرد کارکنان خانهی بهداشت را تشکیل میدهند که کلیهی خدمات بهداشتی را براساس ضوابط تعریف شده به مردم روستا ارایه میدهند، مانند:
۱٫ سرشماری سالیانه از جمعیت تحت پوشش
۲٫ آموزش مردم و جلب مشارکت آنان در زمینههای مختلف
۳٫ خدمات بهداشت خانواده: تنظیم خانواده، مراقبت مادران، مراقبت کودکان، ایمنسازی
۴٫ خدمات مربوط به مبارزه با بیماریها: مبارزه با بیماریهای واگیر، فصلی، منطقهای… و مبارزه با بیماریهای غیرواگیر مانند دیابت، فشار خون و…
۵٫ کمکهای اولیه و درمانهای علامتی براساس چارتهای مخصوص در مورد بیماریهای شایع مانند عفونتهای حاد تنفسی و بیماریهای اسهالی
۶٫ فعالیتهای بهداشت محیط: بازدید از اماکن تهیه و توزیع و نگهداری و فروش مواد غذایی و مصرفی، توجه به جمع آوری مواد زاید جامد و دفع بهداشتی زباله، بهداشت آب آشامیدنی
۷٫ بهداشت مدارس: بهداشت محیط (بوفه و سرویسهای بهداشتی مدارس و آبخوریها و مراقبتهای دانشآموزی)
۸٫ بهداشت حرفهای: بازدید از کارگاهها و کارخانهها، ارزیابی عوامل زیانآور محیط کار، معاینات ادواری کارگران
۹٫ مشارکت در اجرای پروژههای بهسازی و نگهداری آنها و تنظیم گزارش
۱۰٫ جمعآوری، ثبت و نگهداری آمار.
مرکز بهداشتی- درمانی روستایی: واحدی است مستقر در روستا که غالباً چند خانهی بهداشت از روستاهای دیگر را پوشش میدهد. در این مرکز گروهی متشکل از پزشک و کارشناس یا کاردانهای بهداشت خانواده، مبارزه با بیماریها، بهداشت محیط و حرفهای، بهداشت دهان و دندان و آزمایشگاه بههمراه بهیار، داروخانه و کارکنان اداری با رهبری پزشک کار میکنند. وظیفه ای اصلی مرکز بهداشتی- درمانی روستایی پشتیبانی خانههای بهداشت، نظارت بر کار آنان، قبول ارجاعات و برقراری ارتباط مناسب با سطوح بالاتر است. علاوه بر آن، درمان بیماران سرپایی، بیماریابی و ارایهی خدمات بهداشت دهان و دندان هم انجام میشود.
ب. مرکز بهداشتی- درمانی شهری:
واحدی است مستقر در شهر که در آن علاوه بر خدماتی که در مرکز روستایی انجام میشود، خدمات زیر نیز برای جمعیت تحت پوشش شهری ارایه میگردد:
۱٫ درمان بیماران سرپایی، بیماریابی از بین مراجعان، مشخص کردن مواردی که باید تحت مراقبتهای ویژه قرار گیرند و آموزش بهداشت به بیماران
۲٫ مراقبتهای قبل از ازدواج
۳٫ مراقبتهای دوران بارداری
۴٫ مراقبتهای بعد از زایمان و شیردهی شامل:
– راهنمایی برای فاصلهگذاری بین فرزندان، تهیهی پاپ اسمیر و گذاشتن IUD
– مراقبت کودکان زیر ۸ سال براساس برنامههای تدوین شدهی Well Child Care
– مراقبت مادران باردار براساس برنامههای تدوین شدهی مادر سالم
– مراقبت دانشآموزان و ارتباط تنگاتنگ با مدارس تحت پوشش.
۵٫ مبارزه با بیماریها شامل آموزش بهداشت و:
– اجرای برنامههای ریشهکنی و مبارزه با بیماریهایی که برنامهی کشوری دارند
– پیگیری بیمارانی که از نظر مراجعهی مداوم یا کنترل درمان باید تحت مراقبت باشند، مانند مالاریا، سل، جذام، فشار خون، دیابت، بیماریهای اعصاب و روان و…
– اجرای موازین پیشگیری در محیط و اطرافیان فرد مبتلا به بیماری واگیر مانند اقدام به درمان پروفیلاکسی در کودکان در تماس نزدیک با فرد مبتلا به سل و …
۶٫ بهداشت محیط مواد غذایی و مصرفی مشتمل بر آموزش بهداشت و:
– بازدید از اماکن عمومی
– بازدید از اماکن تهیه، توزیع، نگهداری و فروش مواد غذایی و مصرفی
– نمونهبرداری از مواد غذایی و مصرفی
– نمونهبرداری از آب
– بهداشت محیط مدارس و مساجد تحت پوشش
– بهداشت محیط کارگاهها و کارخانهها
– سنجش عوامل زیانآور محیط کار
– سنجش عوامل ایمنی محیط کار
– معاینات ادواری کارگران
– توجه به دفع بهداشتی زباله
– انجام آزمایشهای تشخیص طبی
– همکاری در زمینهی آموزش نیروی انسانی پزشکی (کارآموزان بهداشتی)
– جمعآوری، ثبت و طبقهبندی بررسیهای اولیه، نگهداری اطلاعات و آمار و تنظیم گزارشها.
۱٫ درسنامهی طب پیشگیری و پزشکی اجتماعی، مولف: ک. پارک، ترجمهی: دکتر خسرو رفایی شیرپاک
دکتر فروغ فریدونی
نشانی: رشت، میدان شهید قلیپور، مرکز بهداشتی- درمانی شهری- روستایی ش ۱۱
تلفن: ۷۲۳۳۰۵۳
0 دیدگاه